Definition
Bløddelssarkomer er kræft (maligne) tumorer, der har oprindelse i det bløde væv i kroppen. Bløde væv tilslutte, support og surround andre strukturer i kroppen. Det bløde væv omfatter muskel, fedt, blodkar, nerver, sener og foring af dine led (synovial væv). En stor variation af bløddelssarkomer kan forekomme i disse områder.
Bløddelssarkomer er ikke almindelige. Men bløddelssarkomer er meget alvorlige, især hvis diagnosticeret, når sygdommen er mere fremskreden.
Selvom der er forskellige typer af bløddelssarkom, er de generelt deler lignende egenskaber, producerer lignende symptomer, og bliver behandlet på samme måde.
Symptomer
En bløddelssarkom normalt producerer ingen tegn og symptomer i de tidlige stadier. Da tumoren vokser, kan det forårsage:
- En mærkbar klump eller hævelse
- Pain, hvis det presser på nerver eller muskler
- En blokering i maven, tarmene eller gastrointestinal blødning, hvis tumor er placeret i maven eller fordøjelseskanalen
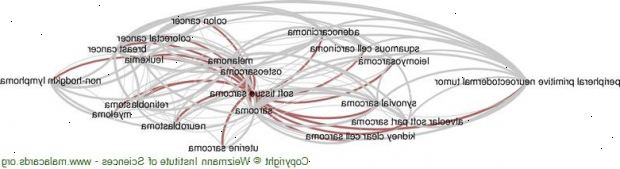
Bløddelssarkomer kan forekomme overalt i kroppen, men de mest almindelige typer af bløddelssarkomer er gastrointestinale stromale tumorer og bløddelssarkomer, der påvirker ekstremiteterne. Omkring 60 procent af bløddelssarkomer forekomme i arme, ben, balder, hænder eller fødder. En anden 20 procent opstår i brystet og maven. Omkring 10 procent findes i hoved og hals.
Bløddelssarkomer gå med en række forskellige navne, afhængig af væv, hvorfra de stammer. Eksempler på nogle sarkomer og deres placeringer omfatter:
| Rhabdomyosarcom | Mere almindeligt hos børn, dette sarkom sker i skeletmuskulatur. |
| Leiomyosarcoma | Forekommer i de glatte muskler - muskler ikke under viljens kontrol. Fundet hyppigst i livmoderen, mave-tarmkanalen eller foring af blodkar. |
| Hemangiosarcom | Påvirker blodkar, især i områder, der tidligere har fået strålebehandling. |
| Kaposis sarkom | En malignitet, der opstår i blodkarrenes vægge. Ofte påvirker mennesker med immundefekter, såsom HIV / AIDS. |
| Lymphangiosarcoma | Påvirker lymfekar og er undertiden ses i et lem med kronisk hævelse (lymfødem). Dette kan være fra et område med tidligere strålebehandling eller visse sjældne kroniske infektioner. |
| Synovial sarkom | Væv omkring leddene såsom knæ og ankler er berørt. Typisk opstår hos børn og unge voksne. |
| Neurofibrosarcoma | Forekommer i de perifere nerver. |
| Liposarkom | Fedtvævet, ofte i dine ben og krop, er berørt. |
| Fibrosarcoma | Fibrøst væv i dine arme, ben eller trunk kan blive påvirket. |
| Malignt fibrøst histiocytoma | En fibrøst væv tumor mere tilbøjelige til at forekomme i benene. |
| Dermatofibrosarcoma | Vokser i vævet under huden, og ofte udvikler sig i din kuffert eller lemmer. |
Hvornår skal se en læge
Tal med din læge, hvis du opdager en knude, der fortsætter eller vokser i størrelse. Hertil kommer, se din læge straks, hvis det faste er smertefuldt.
Se også
Årsager
Generelt årsag til de fleste bløddelssarkomer er ukendt. En af de få bløddelssarkomer, der har en kendt årsag er Kaposis sarkom. Det sker i mennesker med defekte immunsystemer og er forårsaget af en virus kaldet human herpesvirus 8 (HHV-8).
Derudover er der i nogle tilfælde kan sarkomer være arvelige, såsom:
- Basal celle nævus syndrom. Ud over en øget risiko for basal celle hudkræft, er mennesker med denne lidelse mere tilbøjelige til at udvikle rhabdomyosarcoma eller fibrosarcoma. Det er forårsaget af en genetisk defekt.
- Arvede retinoblastom. Denne sjældne form for barndommen øjet kræft kan øge et barns risiko for bløddelssarkom og skyldes arv af en muteret retinoblastomagen.
- Li-Fraumeni syndrom. Denne tilstand er karakteriseret ved en øget risiko for mange maligniteter, herunder sarkomer, brystkræft, kræft i hjernen og andre. Mennesker med dette syndrom synes at være særligt modtagelige for bivirkninger af strålebehandling.
- Gardner syndrom. Denne arvelige sygdom fører til forstadier og kræft vækster i tarmene og maven.
- Neurofibromatosis. Denne tilstand medfører udviklingsmæssige ændringer i nervesystemet, der forårsager nerve sheath tumorer. Omkring 1 ud af 20 personer med neurofibromatosis udvikler maligne tumorer.
- Knolde sklerose. Godartede tumorer, krampeanfald og indlæringsproblemer er fælles med denne sygdom, som er en øget risiko for rhabdomyosarcoma.
- Werner syndrom. En defekt i genet RECQL2 forårsager mange sundhedsmæssige problemer, herunder en øget risiko for bløddelssarkomer.
Stråling
Stråling er lejlighedsvist forbundet med sarkomer. Disse har sædvanligvis opstået som en bivirkning af strålebehandling givet for andre kræftformer, såsom brystkræft eller lymfom. Sådanne alvorlige bivirkninger kan blive mindre almindeligt som strålebehandling tilbyder mere raffinerede dosering strategier og mere præcis tumor målretning.
Kemisk eksponering
En anden faktor, der kan øge din risiko for bløddelssarkom er udsat for høje doser af kemikalier, såsom:
- Vinylchlorid, anvendes til fremstilling af plast
- Dioxin, et uønsket biprodukt af forbrænding
- Herbicider, der indeholder de kemiske phenoxyeddikesyre
Se også
Risikofaktorer
Der er ikke mange kendte risikofaktorer for bløddelssarkomer. Men din risiko kan øges på grund af:
- Alder. Bløddelssarkomer kan forekomme i alle aldre, men generelt er mere almindelig hos ældre voksne. Den gennemsnitlige alder ved diagnosen er 57 år. Visse typer af sarkomer er mere almindelige hos børn, dog.
- Kemisk eksponering. Blive udsat for visse kemikalier, såsom vinylchlorid og dioxin, kan øge risikoen for bløddelssarkomer.
- Stråling. Tidligere strålebehandling for andre kræftformer kan øge risikoen for bløddelssarkomer.
Komplikationer
Med bløddelssarkomer, tumorer vokser sig store, tryk på normale væv, og forårsage ømhed eller smerte. Hvis sarkom spreder sig til andre organer, komplikationer omfatter dysfunktion af de berørte organ, såsom åndenød, hvis det spreder sig til lungerne.
Forberedelse til Deres udnævnelse
Hvis din familie læge har mistanke om du har bløddelssarkom, vil du sandsynligvis blive henvist til en kræft læge (onkolog), som har specialiseret sig i sarkomer. Bløddelssarkom er temmelig sjælden og behandles bedst af en person, der har erfaring med det, ofte på en akademisk eller specialiseret kræft center.
Fordi udnævnelser kan være kort, og der er ofte en masse jord til at dække, er det en god ide at ankomme godt forberedt. Her er nogle oplysninger for at hjælpe dig med at få klar.
Hvad du kan gøre
- Skriv ned nogen symptomer, du oplever, herunder enhver, der kan synes relateret til årsagen til, du har planlagt udnævnelsen.
- Lav en liste over alle lægemidler, vitaminer eller kosttilskud, som du tager.
- Spørg et familiemedlem eller en ven til at komme med dig. Nogle gange kan det være svært at huske alle de oplysninger, du i løbet af en udnævnelse. Nogen, der ledsager kan du huske noget, du gik glip af eller har glemt.
- Skriv ned spørgsmål at spørge din læge.
Din tid med din læge er begrænset, så forbereder en liste af spørgsmål kan hjælpe dig med at få mest muligt ud af din tid sammen. Liste dine spørgsmål fra vigtigst for mindst vigtigt i tilfælde tiden løber ud. For en bløddelssarkom omfatte nogle grundlæggende spørgsmål at spørge din læge:
- Har jeg kræft?
- Er der andre mulige årsager til mine symptomer?
- Hvilke former for test skal jeg bekræfte diagnosen? Må disse tests kræver nogen særlig forberedelse?
- Hvilken type sarkom har jeg?
- Hvor langt er det?
- Hvilke behandlinger er tilgængelige, og hvilke vil du anbefale?
- Kan kræft fjernes?
- Hvilke typer af bivirkninger kan jeg forvente af behandlingen?
- Er der nogen alternativer til den primære metode, du foreslår?
- Jeg har andre sundhedsmæssige forhold. Hvordan kan jeg bedst håndtere disse betingelser sammen?
- Er der nogen kosten eller aktivitet begrænsninger, som jeg skal følge?
- Hvad er min prognose?
- Er der nogen brochurer eller andet trykt materiale, som jeg kan tage med mig? Hvilke hjemmesider vil du anbefale?
- Skal jeg få yderligere behandlinger såsom kemoterapi eller strålebehandling enten før eller efter en operation?
- Er kirurg du anbefale oplevet i denne særlige form for kræft operation?
Hvad kan du forvente fra din læge
Din læge vil sandsynligvis spørge dig en række spørgsmål. Være klar til at besvare dem, kan få tid til at dække andre punkter, du ønsker at diskutere. Din læge kan spørge:
- Hvornår har du først mærke til dine symptomer?
- Er du oplever smerte?
- Er noget ser ud til at forbedre dine symptomer?
- Hvad, hvis noget, synes at forværre dine symptomer?
- Har du nogen familie historie af kræft? Hvis ja, ved du, hvilken type kræft?
Test og diagnose
At stille diagnosen, din læge vil sandsynligvis:
- Spørg om din sygehistorie og din families sygehistorie.
- Udfør en fuldstændig fysisk eksamen.
- Bestil en imaging test. Imaging tests, såsom røntgen, edb-tomografi (CT) scanninger, ultralyd, magnetisk resonans imaging (MRI) og positron emission tomografi (PET), kan også gøres for at aktivere din læge for at se og vurdere de til bekymring.
- Fjern en vævsprøve (biopsi).
Teknikker til biopsi af en mistænkt bløddelssarkom omfatter:
- Nål biopsi. Lægen bruger en tynd nål til at fjerne små stykker væv fra tumoren. Der findes to typer af nål biopsi - fin-nål aspiration og core biopsi. En kerne biopsi indebærer anvendelse af en lidt større nål til at fjerne en lille, fast kerne af væv, og det er den foretrukne metode til biopsi til bløddelssarkomer. Hvis bløddelssarkom er mistanke, er det vigtigt at have en læge, som er bekendt med behandlingen af disse kræftformer udføre biopsi. En biopsi skal planlægges omhyggeligt, da det kan ændre den kirurgiske ledelse af et bløddelssarkom.
- Biopsi. Lægen gør et snit gennem huden og fjerner enten hele tumoren (excisional biopsi) eller en del af tumoren (incisional biopsi). I nogle tilfælde kan det være nødvendigt kun lokalbedøvelse. For en større eller dybtliggende tumor, vil du sandsynligvis kræve generel anæstesi under proceduren. Denne type af biopsi er langt mindre tilbøjelige til at blive brugt, fordi det har en højere rate af komplikationer. Fordi kirurgiske biopsier ikke er færdig så ofte, er det vigtigt, at en læge med erfaring i behandling af sarkomer udføre denne type biopsi.
Planering og iscenesættelse
Udover at afgøre, om det er ondartet, kan undersøge væv bestemme, hvor aggressiv kræften er (dens kvalitet). Yderligere testning, såsom med billedbehandling scanninger og blodprøver, kan hjælpe med at afgøre, om kræften har spredt sig, og hvis ja, hvor langt (dens fase).
- Stage I. Disse tumorer er generelt små, men hvad der er vigtigt, er, at tumorcellerne synes normal. Derudover har sarkom ikke spredt sig til lymfeknuder eller til fjerne steder.
- Etape II. I mere avancerede bløddelssarkomer, begynder cellerne til at se mere unormale. På dette stadium er det dog stadig ikke har spredt sig til lymfeknuder eller andre områder af kroppen.
- Stage III. Ikke kun de celler ser endnu mere unormal, men maligne celler findes i en eller flere lymfeknuder.
- Trin IV. På dette stadium cellerne ser alvorligt unormal og kræft kan findes i lymfeknuder og i andre dele af kroppen.
Se også
Behandlinger og medicin
Som med andre kræftformer, afhænger behandling for sarkomer af størrelse, type, placering og stadium af sarkom, herunder om det har spredt sig til lymfeknuder eller andre dele af din krop, og din generelle sundhed.
Kirurgi
Kirurgi er den mest almindelige behandling for bløddelssarkomer, især hvis maligne celler har ikke spredes til andre dele af kroppen. Kirurgi generelt indebærer fjernelse af kræft og nogle sunde væv omkring det. Hvis sarkom har spredt sig, kan kirurgisk fjernelse af de primære og sekundære tumorer være mulig.
Tidligere amputation var en fælles behandling for bløddelssarkomer i en arm eller ben. I dag fremskridt i kirurgiske teknikker og kombinationen af kemoterapi og strålebehandling før operation (neoadjuverende strålebehandling), eller efter operationen (adjuverende strålebehandling) gør lemmer-besparende kirurgi muligt i de fleste tilfælde. Dog kan amputation være nødvendigt at fjerne alle de maligne celler fra bløddelssarkom i en arm eller ben, der har invaderet nerver, arterier og muskler.
Strålebehandling
Strålebehandling - også kaldet strålebehandling eller røntgen terapi - indebærer behandling af kræft med bjælker af højenergi-partikler, såsom gammastråler eller røntgenstråler. Selvom stråling kan påvirke raske celler samt kræftceller, er det meget mere skadeligt for kræftceller. Desuden kan normale celler overvinde virkningerne af stråling lettere end kræftceller kan.
Strålebehandling kan anbefales til at behandle din bløddelssarkom. Din læge kan foreslå at bruge strålebehandling før eller efter operation for at stoppe væksten af eventuelle resterende kræftceller. Du kan også modtage kemoterapi på samme tid som stråling i et forsøg på at gøre stråling mere effektiv.
Bivirkninger fra strålebehandling afhænger af det område, der bliver behandlet, men kan omfatte træthed, hudproblemer, hovedpine, hævelse, svaghed, kvalme, opkastning og langsommere heling efter operationen.
Kemoterapi
Kemoterapi bruger medicin til at dræbe hurtigt delende celler. Disse celler omfatter kræftceller, som løbende deler at danne flere celler, og sunde celler, der deler hurtigt, som dem i din knoglemarv, mave-tarmkanal, reproduktive system og hårsækkene. I modsætning til strålebehandling, som behandler kun den del af kroppen udsættes for stråling, behandler kemoterapi din krop som en helhed (systemisk). Som et resultat, behandler det celler, der kan have spredt ud over, hvor kræften stammer.
Rolle kemoterapi i behandlingen af bløddelssarkom er ikke klart, fordi ikke alle undersøgelser har givet positive resultater. Imidlertid har kemoterapi fundet effektiv i behandling rhabdomyosarcomas.
Ud over kemoterapi, hæmme visse lægemidler visse enzymer, der er kritisk for udviklingen og væksten af en tumor. En af disse lægemidler, imatinib (Gleevec), bruges til at behandle en type sarkom kaldet gastrointestinal stromal tumor. Andre former for kræft-bekæmpelse narkotika og nye kombinationer af behandlinger er ved at blive undersøgt i kliniske forsøg.
Mulige bivirkninger fra kemoterapi omfatter kvalme, opkastning, hårtab, sår i munden, træthed, øget risiko for infektion, svaghed og øget blødningstendens.
Håndtering og støtte
En diagnose af kræft, om din eller dit barns, præsenterer en lang række udfordringer. Husk, at uanset hvad dine bekymringer eller prognosen, der er ressourcer og strategier, der kan gøre beskæftiger sig med kræft lettere. Her er nogle forslag til at håndtere:
Lær om kræft. Find ud af detaljerne i din eller dit barns kræft. Jo mere du ved, jo mere kan du deltage i behandlingen beslutninger. Ud over at tale med din læge, søge efter oplysninger i dit lokale bibliotek og fra pålidelige kilder på internettet.
National Cancer Institute besvarer spørgsmål fra offentligheden over telefonen ved 800-4-KRÆFT (800-422-6237). Eller kontakte Europa Cancer Society ved 800-ACS-2345 (800-227-2345).
- Vær proaktiv Selvom du måske føler træt og modløs, lad ikke andre -. Herunder din familie og din læge - træffe vigtige beslutninger for dig. Det er vigtigt, at du tager en aktiv rolle i din eller dit barns behandling.
- Opretholde en stærk støtte system. Have en støtteordning og en positiv attitude kan hjælpe dig med at håndtere de udfordringer, kræft bringer. Selv venner og familie kan være din bedste allierede, de undertiden kan have problemer med at håndtere din sygdom. Hvis ja, kan den bekymring og forståelse af en formel støtte gruppe eller andres coping med deres egen kræft eller at deres barn være særlig nyttig.
- Tag dig tid til dig selv. Spise godt, slappe af og få nok hvile kan hjælpe med at styre stress og træthed af kræft. Også planlægge de tidspunkter, hvor du kan få brug for at hvile mere eller begrænse, hvad du gør. Hvis dit barn har kræft, en af de vigtigste ting, du kan gøre, er at tage vare på dig selv. Som medhjælper er du nødt til at have styrke og følelsesmæssige reserver til at opfylde dit barns behov.
- Vær aktiv. Under kræft betyder ikke, du er nødt til at stoppe med at gøre de ting, du nyder, eller normalt gør. For det meste, hvis du føler dig godt nok til at gøre noget gå videre og gøre det. Det er vigtigt at være involveret så meget som du kan. Hvis dit barn har kræft, så prøv at holde hans eller hendes liv så normalt som muligt.