Definition
Dermatomyositis (dur-muh-tå-mi-uh-SI-tis) er en ualmindelig inflammatorisk sygdom præget af muskelsvaghed og en karakteristisk hududslæt. Medicinsk, er polymyositis klassificeret som en kronisk inflammatorisk myopati - en af kun tre sådanne sygdomme.
Dermatomyositis påvirker både voksne og børn. Hos voksne, som regel dermatomyositis sker fra slutningen af 40'erne til begyndelsen af 60'erne, og i børn, oftest sygdommen synes mellem 5 og 15 år. Dermatomyositis rammer flere kvinder end mænd.
Perioder med remission, når symptomerne på dermatomyositis forbedre spontant, kan forekomme. Behandlingen kan rydde udslæt og hjælpe dig genvinde muskelstyrke og funktion.
Symptomer
De mest almindelige tegn og symptomer på dermatomyositis nævnes:
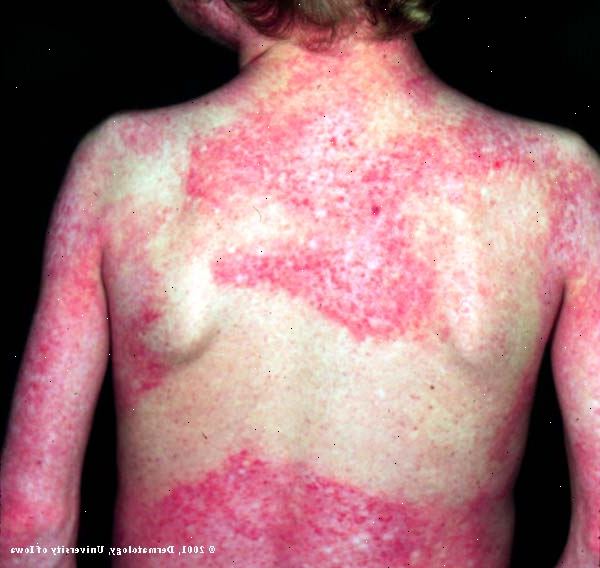
- Hudforandringer. En violet-farvet eller mørk rødt udslæt udvikler, oftest på dit ansigt og øjenlåg samt områder omkring dine negle, knoer, albuer, knæ, bryst og ryg. Udslæt, som kan være spredt med blålig-lilla misfarvninger, er ofte det første tegn på dermatomyositis.
- Muskelsvaghed. Progressive muskelsvaghed indebærer musklerne tættest på stammen, som dem i dine hofter, lår, skuldre, overarme og nakke. Svagheden er symmetrisk, påvirker både venstre og højre side af kroppen, og har tendens til gradvist forværres.
Andre dermatomyositis tegn og symptomer, der kan forekomme, omfatter:
- Synkebesvær (dysfagi)
- Muskelsmerter eller ømhed
- Træthed, feber og vægttab
- Hærdede aflejringer af kalk under huden (calcinosis), især hos børn
- Gastrointestinale mavesår og tarm perforeringer, også mere almindelige hos børn
- Lungeproblemer
Hvornår skal se en læge
Hvis du udvikler tegn og symptomer forbundet med dermatomyositis, se din læge for en evaluering og diagnosticering. Hvis du allerede har været diagnosticeret med den betingelse, skal du kontakte din læge, hvis nye symptomer opstår, eller hvis eksisterende symptomer forværres.
Se også
Årsager
Den nøjagtige årsag til dermatomyositis er ukendt, men sygdommen deler mange egenskaber med autoimmune sygdomme, hvor dit immunsystem angriber kroppens normale komponenter.
Normalt dit immunsystem arbejder for at beskytte dine sunde celler mod angreb fra fremmede stoffer, såsom bakterier og vira. Hvis du har polymyositis kan en ukendt årsag fungere som en udløsende faktor for dit immunforsvar til at begynde at producere autoimmune antistoffer (autoantistoffer), der angriber kroppens egne væv. Mange mennesker med polymyositis viser et påviseligt niveau af autoantistoffer i blodet.
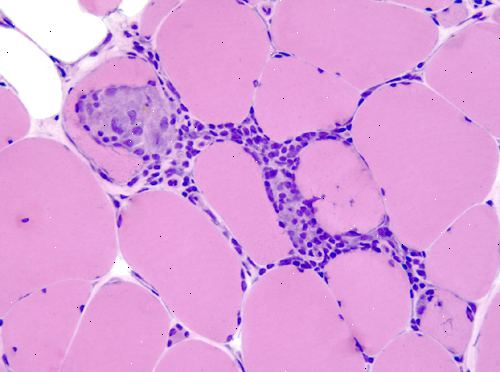
Små blodkar i muskelvæv er særlig hårdt ramt i dermatomyositis. Inflammatoriske celler omgiver blodkarrene og eventuelt føre til degeneration af muskelfibre.
Komplikationer
Mulige komplikationer af dermatomyositis omfatter:
Muskelsvaghed komplikationer
Dermatomyositis muskelsvaghed kan føre til:
- Synkebesvær. Hvis musklerne i spiserøret er påvirket, kan du have problemer med at synke (dysfagi), hvilket igen kan forårsage vægttab og underernæring.
- Aspirationspneumoni. Synkebesvær kan også medføre, at du indånder (aspirat) mad eller væske, herunder spyt, ind i dine lunger, hvilket kan føre til lungebetændelse.
- Vejrtrækning problemer. Hvis dit bryst muskler er ramt af sygdommen, kan du opleve vejrtrækningsproblemer, såsom åndenød.
- Gastrointestinale problemer. Mavesår kan danne og blødning kan forekomme.
Hudsymptom komplikationer
Problemer i forbindelse med dermatomyositis, der kan påvirke din hud omfatter:
- Kalkaflejringer. Indlån af calcium kan forekomme i dine muskler, hud og bindevæv (calcinosis) som sygdommen skrider frem. Disse indskud udvikler tidligere og er mere almindelige hos børn med dermatomyositis.
- Infektioner. Dermatomyositis sætter dig på øget risiko for infektioner, især i luftvejene og fordøjelseskanalen.
Dertil knyttede betingelser
Dermatomyositis kan forårsage andre sygdomme, eller sætte dig i højere risiko for at udvikle dem. Disse betingelser omfatter:
- Raynauds fænomen. Dette er en tilstand, hvor fingre, tæer, kinder, næse og ører blegne, når de udsættes for kulde.
- Andre bindevævssygdomme. Andre forhold, såsom lupus, leddegigt, sklerodermi og Sjögrens syndrom, kan forekomme i kombination med dermatomyositis.
- Hjerte-kar-sygdom. Dermatomyositis kan forårsage muskel i dit hjerte til at blive betændt (myocarditis). I et lille antal mennesker, der har dermatomyositis, kongestiv hjerteinsufficiens og hjerte arytmier kan udvikle sig.
- Lungesygdom. En tilstand kaldet interstitiel lungesygdom kan forekomme med dermatomyositis. Interstitiel lungesygdom refererer til en gruppe af lidelser, der forårsager ardannelse (fibrose) af lungevæv, hvilket gør lungerne stive og uelastisk. Tegn og symptomer omfatter en tør hoste og åndenød.
- Kræft. Dermatomyositis hos voksne er blevet forbundet med en øget risiko for at udvikle kræft, især i livmoderhalsen, lunger, bugspytkirtel, bryst, æggestokke og mave-tarmkanalen. Risiko for kræft stiger med alderen, selv om det ser ud til at flade ud tre år så efter en diagnose af dermatomyositis. Diagnosen kræft kan også ske, før du udvikler dermatomyositis.
Bekymringer under graviditet
Graviditet kan forværre tegn og symptomer hos kvinder med aktiv sygdom. Aktiv dermatomyositis kan også øge risikoen for for tidlig fødsel eller dødfødsel. Hvis sygdommen er i remission, er risikoen ikke så stor.
Forberedelse til Deres udnævnelse
Du vil sandsynligvis først bringe dine symptomer opmærksom på din praktiserende læge, som kan henvise dig til en reumatolog - en læge, der har specialiseret sig i behandling af gigt og andre sygdomme i led, muskler og knogler.
Hvad du kan gøre
Når du går ind for at se din læge, skal du sørge for at have en registrering af dine symptomer. Selv om det kan være svært at lokalisere, når symptomerne begyndte, så prøv at anslå, hvornår dine symptomer startede, og hvilke dele af din krop er berørt. Du kan skrive en liste, der omfatter:
- Detaljerede beskrivelser af dine symptomer
- Information om medicinske problemer, du har haft
- Oplysninger om de medicinske problemer af dine forældre eller søskende
- Alle medicin og kosttilskud du tager
- Spørgsmål, du ønsker at spørge lægen
Forbered en liste af spørgsmål før tid for at hjælpe med at gøre mest muligt ud af din begrænsede tid med din læge. For dermatomyositis, omfatter nogle grundlæggende spørgsmål at spørge din læge:
- Hvad er sandsynligvis forårsager mine symptomer?
- Er der andre mulige årsager til mine symptomer?
- Er mine symptomer sandsynligvis vil ændre sig over tid?
- Hvilken slags tests kunne jeg brug for? Er nogen særlige forberedelser påkrævet?
- Er behandlinger til rådighed for min tilstand? Hvilke behandlinger vil du anbefale?
- Jeg har andre medicinske tilstande. Hvordan kan jeg bedst håndtere dem sammen?
- Har du nogen brochurer eller andet trykt materiale, som jeg kan tage med mig? Hvilke hjemmesider vil du anbefale?
Ud over de spørgsmål, du har forberedt på forhånd, skal du ikke tøve med at spørge din læge spørgsmål i løbet af din ansættelse, hvis du tænker på noget nyt.
Hvad kan du forvente fra din læge
Din læge vil sandsynligvis spørge dig en række spørgsmål, såsom:
- Hvornår har du først mærke til dine symptomer?
- Har din tilstand udvikler gradvist, eller kom det pludseligt?
- Er du let trætte under vågne timer?
- Hvilke andre symptomer oplever du?
- Har din tilstand begrænse dine aktiviteter?
- Har nogen i din familie nogensinde er blevet diagnosticeret med en sygdom eller tilstand, der påvirker musklerne?
- Er du i øjeblikket tager nogen medicin eller kosttilskud?
- Hvad, hvis noget, synes at forbedre dine symptomer?
- Hvad, hvis noget, synes at forværre dine symptomer?
Test og diagnose
Dermatomyositis er den mest let genkendes af de inflammatoriske muskel sygdomme på grund af sin karakteristiske udslæt. Indimellem kan en udslæt alene anledning til en diagnose af dermatomyositis (kaldet amyopathic dermatomyositis), selvom du ikke har nogen muskelsvaghed.
Ud over at vurdere dine symptomer, kan lægen bruge andre tests for at bekræfte en diagnose af dermatomyositis:
- Magnetic resonance imaging (MRI). En scanner skaber tværgående billeder af dine muskler fra data, der genereres af et kraftigt magnetfelt og radiobølger.
- Elektromyografi. En læge med specialkurser indsætter en tynd nål elektrode gennem huden ind i musklen, der skal testes. Elektrisk aktivitet måles som du slappe af eller stramme muskler og ændringer i mønstret af elektrisk aktivitet kan bekræfte en muskelsygdom. Lægen kan bestemme fordelingen af sygdommen ved at teste forskellige muskler.
- Muskel biopsi. Et lille stykke af muskelvæv fjernes kirurgisk til laboratorieanalyse. I dermatomyositis, surround inflammatoriske celler og beskadige kapillærblodkar i musklen. En muskel biopsi kan afsløre betændelse i musklerne eller andre problemer, som skader eller infektion. Den vævsprøve kan også undersøges for tilstedeværelsen af unormale proteiner og kontrolleret for enzym mangler.
- Blodanalyse. En blodprøve vil lade din læge, hvis du har forhøjede niveauer af muskel enzymer, såsom kreatinkinase (CK) og aldolase. Øget CK og aldolase niveauer kan indikere muskelskader. En blodprøve kan også påvise specifikke autoantistoffer er forbundet med forskellige symptomer på dermatomyositis, som kan hjælpe med at fastlægge den bedste medicin og behandling.
- Hudbiopsi. Et lille stykke af huden fjernes til laboratorieanalyse. Hudlappen kan bekræfte diagnosen dermatomyositis og udelukke andre lidelser, såsom lupus. Hvis huden biopsi bekræfter diagnosen, kan en muskel biopsi ikke være nødvendig.
Behandlinger og medicin
Der er ingen kur mod dermatomyositis, men behandling kan forbedre din hud og din muskelstyrke og funktion. Den tidligere behandling påbegyndes i løbet af dermatomyositis, jo mere effektiv er det, hvilket fører til færre komplikationer.
Men som med mange forhold, er ikke nogen enkelt metode bedst, vil din læge skræddersy din behandling strategi baseret på dine symptomer, og hvor godt de reagerer på behandlingen.
Kortikosteroider
For de fleste mennesker, er det første skridt i behandling for dermatomyositis at tage et kortikosteroid medicin. Normalt for dermatomyositis, er den valgte medicin prednison.
Kortikosteroider er medicin, der undertrykker dit immunforsvar, begrænsning af produktionen af antistoffer og reducere muskel inflammation, samt forbedre muskelstyrke og funktion. Din læge kan også ordinere topikale kortikosteroider for din hud.
Din læge kan ordinere en høj dosis til at begynde med, og derefter falde det som dine symptomer forbedres. Forbedring tager normalt omkring to til fire uger, men du kan tage medicin for flere måneder. Langvarig brug af kortikosteroider kan have alvorlige og vidtrækkende bivirkninger, hvilket er grunden til din læge kan gradvist taper dosis af medicinen ned til lave niveauer.
På grund af risikoen for alvorlige bivirkninger, kan din læge anbefale kosttilskud for at bekæmpe dem, såsom calcium og D-vitamin
Yderligere immunosuppressive behandlinger
Hvis et kortikosteroid medicin ikke synes at være arbejder effektivt i dit tilfælde, som en sekundær metode kan din læge anbefale, at du tilføjer eller skifte til en anden medicin:
- Corticosteroid-besparende midler. Ved anvendelse i kombination med et corticosteroid, kan et kortikosteroid-besparende medicin nedsætte dosis og mulige bivirkninger af kortikosteroid. Disse lægemidler omfatter azathioprin (Azasan, Imuran) eller methotrexat (Trexall, Methotrexat Rheumatrex). Din læge kan ordinere azathioprin eller methotrexat oprindeligt sammen med prednison, hvis din sygdom er meget progressiv eller hvis du har komplicerende faktorer. Nogle læger ordinere disse medikamenter som første linie behandling for mennesker, i hvem kortikosteroider anbefales ikke.
- Intravenøs immunglobulin (IVIG). IVIG er et oprenset blodprodukt, der indeholder sunde antistoffer fra tusindvis af bloddonorer. De sunde antistoffer i IVIG kan blokere de skadelige antistoffer, der angriber muskler og hud i dermatomyositis. Denne behandling gives som en infusion gennem en vene. Virkningerne af IVIG er gavnlige, men ikke vare meget længe. Gentag infusioner hver seks til otte uger er ofte nødvendigt.
Andre immunosuppressive lægemidler. Tacrolimus (Prograf) er en transplantation-afvisning lægemidler, som kan virke til at hæmme immunsystemet. Tacrolimus er ofte brugt udvortes til behandling af dermatomyositis og andre hudproblemer. Når det indtages oralt, kan det være nyttigt i behandling af mennesker, der har dermatomyositis kompliceres af interstitiel lungesygdom.
Immunsuppressiva, såsom cyclophosphamid (Cytoxan) og ciclosporin (Gengraf, Neoral, Sandimmune), kan forbedre tegn og symptomer på dermatomyositis og interstitiel lungesygdom.
Biologiske behandlingsformer
Hvis din sag er alvorlig og andre behandlingsmuligheder har slået fejl, kan din læge anbefale en af disse testpræparater medikamenter som en tredje linje tilgang til behandling af dermatomyositis:
- Rituximab (Rituxan) er blevet undersøgt i et begrænset antal personer med polymyositis og dermatomyositis og vist sig at forbedre muskelstyrke, lunge engagement og hududslæt.
- Tumornekrosefaktor (TNF) hæmmere, såsom etanercept (Enbrel) og infliximab (Remicade), er lægemidler, der er målrettet centrale proteiner forbundet med inflammation.
Men der er ikke mange videnskabelige undersøgelser til dato om effektiviteten af disse midler på dermatomyositis. Hvis lægen ordinerer et af disse lægemidler, vil han eller hun nøje overvåge dig for at sikre at medicinen virker, og at kontrollere for bivirkninger. Disse medikamenter kan være dyrt, og fordi de er eksperimenterende til behandling dermatomyositis, må ikke være dækket af en forsikring.
Andre behandlingsmetoder
Andre behandlingsmuligheder Deres læge kan anbefale, omfatter:
- Malaria medicin. For en vedvarende udslæt, kan lægen ordinere en malaria medicin, såsom hydroxychloroquine (Plaquenil), eller klorokin (Aralen).
- Smertestillende midler. Over-the-counter medicin såsom aspirin, ibuprofen (Advil, motrin, andre) og acetaminophen (Tylenol, andre) kan anvendes til behandling af smerter. Hvis dette ikke er tilstrækkeligt, kan din læge ordinere en stærkere smertestillende, såsom codein.
- Fysioterapi. En fysioterapeut kan vise dig øvelser for at vedligeholde og forbedre din styrke og fleksibilitet og rådgive et passende niveau af aktivitet.
- Taleundervisning. Hvis dine synke muskler er svækket af dermatomyositis kan taleundervisning hjælpe dig med at lære at kompensere for disse ændringer.
- Diætetisk vurdering. Senere i løbet af dermatomyositis, tygge og synke kan blive mere vanskeligt. En registreret diætist kan lære dig, hvordan du forbereder nemme at spise fødevarer.
- Surgery. Kirurgi kan være en mulighed for at fjerne smertefulde kalkaflejringer og forebygge tilbagevendende hudinfektioner.
Livsstil og hjem retsmidler
Med dermatomyositis, er områder, der er berørt af dit udslæt mere følsom over for solen. Som en forholdsregel, bære beskyttelsesdragt eller high-beskyttelse solcreme, når du går ud.
Håndtering og støtte
Leve med en kronisk autoimmun sygdom kan gøre dig spekulerer på tidspunkter uanset om du er op til den udfordring. For at hjælpe dig med at håndtere, så prøv at supplere din medicinske forsigtig med følgende forslag:
- Kend din sygdom. Læs alt hvad du kan om dermatomyositis og andre muskel-og autoimmune sygdomme. Tal med andre mennesker, der har en lignende tilstand. Må ikke være bange for at spørge din læge eventuelle spørgsmål, du måtte have om din sygdom, diagnose eller behandling planen.
- Være en del af din medicinske team. Betragt dig selv, din læge og eventuelle andre medicinske eksperter, der deltager som en samlet front i kampen mod din sygdom. Efter behandlingen plan du enige om at er afgørende. Hold din læge opdateret om eventuelle nye tegn eller symptomer, du kan opleve.
- Få aktive. Opretholdelse af en øvelse rutine kan hjælpe dig med at vedligeholde og opbygge din muskelstyrke. Bare vær sikker på, at du får en detaljeret plan og anbefalinger fra din læge eller fysioterapeut, før du starter en øvelse program.
- Hvile, når du er træt. Må ikke vente, indtil du er udmattet. Dette vil kun sætte dig tilbage længere som din krop forsøger at komme til hægterne. At lære at tempoet dig selv kan hjælpe dig med at opretholde et ensartet niveau af energi, udrette lige så meget og føler sig bedre følelsesmæssigt.
- Anerkend dine følelser. Denial, vrede og frustration er normale følelser, når du skal beskæftige sig med en sygdom. Ting synes ikke normal eller fair og sandsynligvis synes ude af din kontrol. Følelser af frygt og isolation er fælles, så bo tæt på din familie og venner. Prøv at bevare din daglige rutine, så godt du kan, og ikke forsømme at gøre de ting, du nyder. Mange mennesker finder støtte grupper til at være et nyttigt ressource.